Atopowe zapalenie skóry (AZS)
Atopowe zapalenie skóry (AZS), nazywane również: egzemą, wypryskiem atopowym, świerzbiączką Besniera, alergicznym zapaleniem skóry lub wypryskiem alergicznym. Jest jedną z najczęstszych chorób alergicznych skóry i należy do chorób atopowych. W powstaniu i rozwoju tego schorzenia biorą udział czynniki środowiskowe i genetyczne. Atopowe zapalenie skóry (AZS) jest to choroba nieuleczalna, przewlekła, nawrotowa z okresami zaostrzeń i remisji. W krajach uprzemysłowionych odnotowuje się wzrost zachorowań na AZS. Schorzenie to dotyka około 20% dzieci i od 1- 3% osób dorosłych. Natomiast pierwsze objawy choroby pojawiają się najczęściej u noworodków lub dzieci między 6 a 7 rokiem życia.
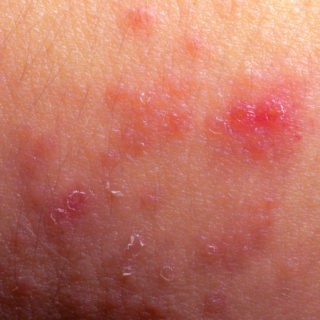
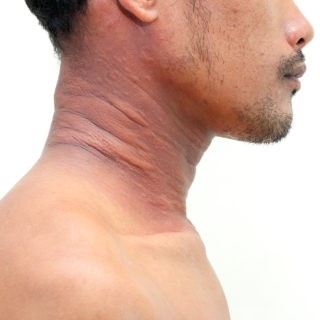
Atopowe zapalenie skóry (AZS) jest zapalną, przewlekłą i nawrotną chorobą skóry, gdzie charakterystycznymi objawami jest uporczywy i nasilony świąd. U osób dorosłych zmiany skórne najczęściej lokalizują się w okolicach karku, w zagięciach łokci, kolan, a także stopy.
AZS często współistnieje z innymi schorzeniami takimi jak: astma oskrzelowa, alergiczny nieżyt nosa, alergiczne zapalenie spojówek, czy nawet alergia pokarmowa.
Atopowym zapaleniem skóry nie można się zarazić ani przez kontakt z chorym, ani przez używanie tych samych naczyń.
Atopowe zapalenie skóry (AZS) – przyczyny i czynniki
Nadal nie wiadomo co konkretnie jest przyczyną AZS. Większość lekarzy i naukowców uważa, że rolę w powstawaniu atopowego zapalenia skóry (AZS) odgrywają czynniki genetyczne. Lekarze uważają że gen, który jest odpowiedzialny za skłonność do atopii dziedziczy się, pomimo tego że nie zidentyfikowano genu atopii. Na skłonności dziedziczne wskazuje wywiad rodzinny, jeżeli u jednego z rodziców występują choroby atopowe, prawdopodobieństwo wystąpienia atopowego zapalenia skóry (AZS) u dziecka wynosi 30%. Natomiast jeżeli oboje rodziców ma atopię, prawdopodobieństwo wystąpienia choroby u dziecka wzrasta do 70%.
Za przyczyny powstawania atopowego zapalenia skóry uważa się też wadę genu, który związany jest z produkcją białka (filagryna), które z kolei odpowiedzialne jest za prawidłowe utrzymanie bariery ochronnej skóry. Powoduje to łatwiejszy dostęp alergenów przez skórę do organizmu i sprzyja rozwojowi AZS oraz rozwojowi innych chorób skóry.
czynniki środowiskowe
Duże znaczenie oprócz czynników genetycznych w AZS mają także czynniki środowiskowe, a należą do nich:
- alergeny powietrznopochodne: sierść zwierząt, kurz, silnie działające kosmetyki, różnego rodzaju pyłki,
- alergeny pokarmowe: owoce, ryby, mleko, jaja, orzeszki, produkty zbożowe,
- substancje chemiczne: kosmetyki, środki czystości,
- niska temperatura powietrza
procesy immunologiczne
U podłoża zaburzeń leżą także procesy immunologiczne oraz zaburzenia aktywności komórek zapalnych, między innymi monocytów, neutrofilów. W procesie immunologicznym ważnym elementem jest to, że nie ma równowagi pomiędzy limfocytami Th1 a Th2, występuje za dużo limfocytów Th2 i odpowiadającym im cytokin. Powoduje to osiedlane się limfocytów Th2 w skórze, produkcję immunoglobuliny (IgE), hamowanie aktywności limfocytów Th1, upośledzenie odporności komórkowej i w efekcie zwiększoną podatność na infekcje, zakażenia czy alergeny. W rezultacie przenikają one bez większego problemu w głąb skóry powodując reakcje i alergiczne zapalenie skóry. Atopowe zapalenie skóry (AZS) u dużej części pacjentów powoduje nawracające infekcje skórne, związane z wirusem (Herpes simplex), z wirusami z grupy brodawek (HPV human papilloma virus), z wirusem mięczaka zakaźnego (molluscum contagiosum), z zakażeniami bakteryjnymi (paciorkowcami, gronkowcami), grzybiczymi i drożdżakowymi.
Inne
Używanie substancji drażniących kosmetyków, proszku do prania czy mydła powoduje pozbawienie naturalnej bariery ochronnej skóry, tzw. płaszczu lipidowego, w wyniku czego powstają zmiany zapalne.
Atopowe zapalenie skóry (AZS) uważane jest za chorobę psychosomatyczną dlatego stres choć sam nie jest bezpośrednią przyczyną w powstawaniu objawów, to może być jednym z czynników wyzwalających objawy choroby.
Jest też hipoteza tzw. higieniczna, która mówi że izolowanie dzieci zwłaszcza z okresu wczesnego dzieciństwa od kontaktu z różnymi czynnikami infekcyjnymi, alergenami, zbyt sterylne warunki życia, może zwiększyć podatność na alergię.
Ważnym czynnikiem w AZS, który wpływa na przebieg choroby a także na leczenie jest występujący efekt ektodermalny, który powoduje utratę wody przez naskórek tzw. TEWL (transient epidermal water loss). Wynikiem utraty wody jest suchość skóry o różnym nasileniu, złuszczanie i rogowacenie. Skóra staje się wrażliwsza na czynniki drażniące. Osłabiona bariera ochronna powoduje łatwy dostęp czynników infekcyjnych i alergenów do skóry.
Przyczyną atopowego zapalenia skóry może być zła proporcja kwasów omega-3 do omega-6, dlatego ważne jest utrzymywanie właściwych proporcji w organizmie.
Przeczytaj także:
Dermokosmetyki – czym są? Jaki jest ich skład i zalety.
Atopowe zapalenie skóry (AZS) – objawy
Atopowe zapalenie skóry (AZS) jest to choroba, której cechą charakterystyczną jest przewlekły i nawrotowy przebieg. Głównym objawem w atopowym zapaleniu skóry (AZS) jest świąd, bez którego nie można stwierdzić jednoznacznie atopowego zapalenia skóry. Nasilenie może być różne od lekkiego po bardzo intensywne i może utrzymywać się cały czas lub mieć charakter napadowy. Świąd jest zwykle najbardziej uciążliwy nocą i powoduje zaburzenia snu, co niewątpliwie ma negatywny wpływ na jakość życia. Innymi charakterystycznymi objawami jest suchość skóry, zaczerwienienie, cienka przeźroczysta skóra, swędzenie, które poprzez drapanie, może powodować podrażnienia skóry i doprowadzić do zapalenia.
Faza ostra w AZS
W fazie ostrej atopowe zapalenie skóry (AZS) charakteryzuje się wyraźnym rumieniem skóry, świądem, zaczerwienieniem, którym mogą towarzyszyć pęcherzyki, nadżerki, grudki. Skóra staje się narażona na wszelkiego rodzaju infekcje. W ostrych stanach może nawet dojść do erytrodemii, czyli stanu zapalnego skóry z podwyższoną temperaturą i zasięgiem obejmującym nawet całe ciało.
Faza przewlekła w AZS
W fazie przewlekłej występuje świąd, zgrubienie naskórka, rogowacenie skóry, czyli rybiej łuski i złuszczanie, natomiast rumień jest słaby albo nie występuje. Mogą być widoczne tzw. przeczosy, które powstały na skutek drapania – znikają po zagojeniu się. W fazie przewlekłej mogą wystąpić ogniska lichenizacji, czyli pogrubienia skóry.
Ze względu, że atopowe zapalenie skóry (AZS) dotyka osób w różnym wieku, różni się charakterem zmian skórnych i lokalizacją, przebieg choroby można podzielić na trzy fazy, tj. niemowlęcą do 2 roku życia, dziecięcą do 12 roku życia oraz młodzież i osoby dorosłe.
Faza niemowlęca
– zaczyna się między 3 a 4 miesiącem życia i trwa do 2 roku życia. U niemowląt występuje stan zapalny, rumień pokryty pęcherzykami, grudki, nadżerki i strupy. Lokalizacja zmian skórnych dotyka najczęściej policzki i skórę owłosioną głowy. W ostrym przebiegu choroby lokalizacja zmian może dotyczyć całej twarzy, głowy, pośladków i ich okolicy, tułowia i kończyn. Z powodu braku odruchu drapania częstym objawem jest uczucie rozdrażnienia i niepokoju. W tym wieku AZS związane jest najczęściej z alergią pokarmową.
Faza dziecięca
– rozpoczyna się w wieku około 2 lat, albo rozwija się z fazy niemowlęcej i trwa do około 12 roku życia. Charakterystycznymi miejscami, w których występują zmiany chorobowe są okolice nadgarstków, łokci, kolan, okolice karku oraz grzbietowe strony dłoni i stóp. Występują zmiany skórne w postaci nadżerek, grudek i przeczosy w kształcie linii, które są pokryte strupami. W tym wieku pojawia się też zjawisko lichenizacji, skóra staje się pogrubiona i ciemniejsza. Tym objawom towarzyszy silny świąd, który powoduje zaburzenia snu i jest czynnikiem sprzyjającym do powstawania zakażeń wirusowych, bakteryjnych lub grzybiczych.
Faza młodzieńcza i osoby dorosłe
– zaczyna się po 12 roku życia. Zmiany umiejscawiają się symetrycznie i występują na twarzy, szyi, obręczy barkowej, obręczy biodrowej, grzbietowej powierzchni rąk i stóp. Skóra jest zaczerwieniona, pogrubiona, wykazuje cechy lichenizacji, występują nadżerki, przeczosy pokryte krwistymi strupami. Objawom towarzyszy silny i uporczywy świąd, który jest przyczyną błyszczących paznokci dłoni z powodu ciągłego drapania. W ciężkich przypadkach może dojść do erytrodemii z powiększeniem węzłów chłonnych, a w łagodniejszej postaci może wystąpić wyprysk dłoni.
Pomimo, że atopowe zapalenie skóry (AZS) może wystąpić w każdym wieku od fazy niemowlęcej aż po dorosłe życie, to nie każdy chory musi przejść przez każdą fazę choroby. Cechą charakterystyczną dla każdego okresu choroby jest uporczywy świąd. Jest to choroba która może trwać latami z okresami gdzie objawy mogą się zaostrzać lub przebiegać łagodnie.
Atopowe zapalenie skóry (AZS) – rozpoznanie
Warunkiem rozpoznania AZS jest dobrze przeprowadzony wywiad lekarski i badanie fizykalne. Badania dodatkowe takie jak: alergiczne testy śródskórne, atopowe testy płatkowe, poziom immunoglobuliny E, mają znaczenie pomocnicze. Ponieważ objawy w AZS są różnorodne, zostały sformułowane kryteria diagnostyczne przez Hanifina i Rajkę i podzielone na dwie grupy tzw. kryteria większe ( główne ) i kryteria mniejsze ( dodatkowe ).
Atopowe zapalenie skóry (AZS) – leczenie
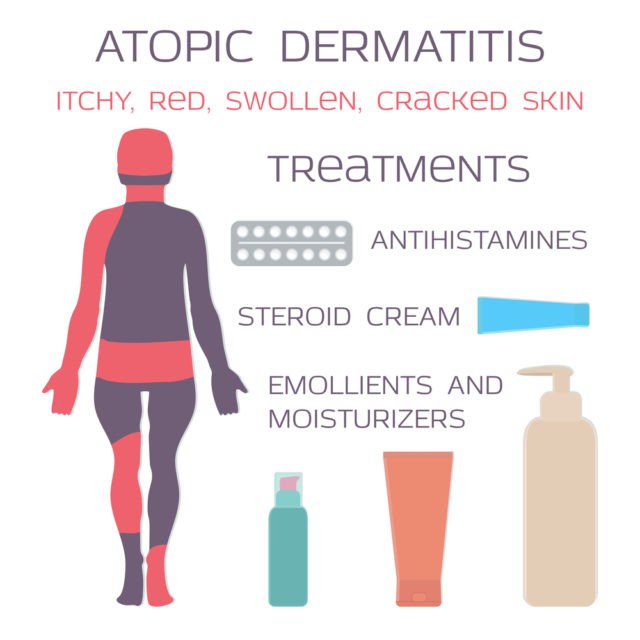
Leczenie atopowego zapalenia skóry jest długotrwałe i problematyczne przez wzgląd na przewlekły i nawrotowy przebieg, ponieważ leczenie jest dobierane odpowiednio do każdego pacjenta i zależy od wieku, przebiegu choroby, nasilenia. Chory na AZS powinien nauczyć się żyć z tą chorobą, która przebiega z okresami zaostrzeń i remisji. Leczenie nie powinno ograniczać się tylko do przyjmowania leków miejscowych czy ogólnych, należy też pamiętać o profilaktyce i pielęgnacji skóry.
Leczenie miejscowe
Uzależnione jest od stanu zapalnego skóry, a podstawą leczenia miejscowego są preparaty glikokortykosteroidowe (GKS) o średniej sile działania. W ostrym stanie zapalnym zalecane są leki w postaci zawiesin, aerozoli, maści lub kremów. Najczęściej stosowane są w okolicy zmian, które zlokalizowane są na rękach i nogach. Należy jednak pamiętać, że tego typu preparaty są przeciwwskazaniem do stosowania w okolicach twarzy. W terapii miejscowej stosowane są też leki immunosupresyjne w postaci maści, leki przeciwzapalne np. Tacrolimus lub Pimekrolimus.
Leczenie ogólne
Polega na eliminacji stwierdzonych alergenów pokarmowych i środowiskowych. W AZS ważną rolę odgrywają preparaty antyhistaminowe, np. hydroxyzyna lub cyklosporyny, które pomagają opanować świąd. W okresie zaostrzenia zmian stosowanie doustnych glikokortykoidów o pośredniej sile działania, powoduje zmniejszenie odczynu zapalnego i powinno być stosowane tylko w przypadkach o bardzo ciężkim przebiegu.
Fototerapia
Jest to zalecana i stosowana metoda, która wykorzystuje w terapii promienie ultrafioletowe. Promienie te powodują zahamowanie aktywności komórek Langerhansa i limfocytów T. W leczeniu AZS bardzo dobre wyniki uzyskuje się wykorzystując fotochemioterapię stosowaną codziennie przez kilka tygodni, przed którą należy przyjąć doustnie „psoralen” i poddać się promieniowaniu UVA, tzw. metoda PUVA. Można stosować też samą fototerapię promieniami UVB lub UVA bez wcześniejszego przyjmowania psoralenu. Promienie ultrafioletowe mogą mieć różną długość fali i rodzaj. Promieniowanie UVB działa powierzchownie i wpływa na komórki Langerhansa, a promieniowanie UVA dociera głębiej i wpływa na limfocyty T i inne komórki.
Profilaktyka i pielęgnacja
Bardzo ważne jest codzienne dbanie o skórę zarówno w okresie nasilenia jak i ustąpienia objawów. W tym celu należy stosować preparaty nawilżające skórę, które pomogą natłuścić i zredukować objawy wysuszenia. Preparaty te zwiększają ilość wody w skórze i zmniejszają ryzyko pęknięć. Dlatego powinno się wybierać preparaty dla skóry atopowej tzw. emolienty, najlepiej żeby nie zawierały dodatkowych substancji. W ostrych stanach AZS pozytywne działanie przynosi nasmarowanie ciała emolientem i zawinięcie bandażem, tzw. opatrunek „okluzyjny”.
Niepożądanym skutkiem ubocznym tego opatrunku może być nasilający się świąd, ponieważ wzrasta temperatura skóry pod opatrunkiem.
Dbanie o skórę podczas kąpieli: ważna jest temperatura wody, która powinna być zbliżona do temperatury ciała. Unikaj gorących pryszniców lub kąpieli, żeby nie podrażniać skóry i nie pogorszyć jej stanu. Przed kąpielą można nasmarować się substancją ochronną albo można dodać do kąpieli właściwe preparaty natłuszczające lub nawilżające, emulsje i oleje o naturalnym pH 5,5, ponieważ zmniejszają świąd. Kąpiel powinna trwać około 10-15 minut. Po kąpieli zaleca się osuszanie skóry delikatnym ręcznikiem, nie pocierać, a przykładając go do ciała.

Kolejnym krokiem jest nawilżenie i natłuszczenie skóry odpowiednimi preparatami do 5 minut po kąpieli.
Zaleca się:
- używanie kosmetyków dla skóry atopowej
- stosowanie kremów tłustych i półtłustych bez konserwantów
- korzystanie z proszków do prania, pościeli i ubrań dla alergików
- częstą wymianę pościeli
- noszenie luźnej odzieży niepodrażniającej skóry
Unikaj:
- zwykłych mydeł, perfumowanych żeli, płynów do kąpieli
- kontaktu z alergenami powietrzno pochodnymi ( pyły, kurz, roztocza )
- odzieży wełnianej i szorstkich ubrań mogących podrażniać skórę
- brudnych zakurzonych miejsc
- dymu tytoniowego
- basenów, wody chlorowanej, ponieważ wysusza skórę
Domowe sposoby na AZS
Polega na działaniach, które pomogą normalnie funkcjonować. Dlatego należy wyeliminować z otoczenia chorego szkodliwe czynniki. Częste sprzątanie mieszkania, pozbycie się rzeczy, które mogą być siedliskiem roztoczy, niewskazane jest trzymanie zwierząt w domu, należy unikać detergentów, które mogą powodować podrażnienia skóry. Utrzymywanie czystości w domu jest ważne bo zmniejsza ryzyko infekcji. Pozytywne działanie ma kąpiel w krochmalu, można też stosować kąpiel w kisielku z siemienia lnianego.
Choć atopowe zapalenie skóry (AZS) jest chorobą nieuleczalną i trwa przez całe życie z okresami remisji i zaostrzeń, to ważne jest się nauczyć z nią żyć. Odpowiednia pielęgnacja, miejscowa terapia przeciwzapalna, profilaktyka są to procesy, które wymagają systematyczności i zaangażowania pacjenta. Przestrzeganie i stosowanie się do zaleceń lekarza pomoże normalnie funkcjonować.